CHIRURGIE ORTHOPÉDIQUE et TRAUMATOLOGIQUE - MONTPELLIER
CHIRURGIE OSSEUSE ET ARTICULAIRE - CHIRURGIE PROTHÉTIQUE - CHIRURGIE ARTHROSCOPIQUE - CHIRURGIE DU SPORT

Nos chirurgiens spécialistes du Genou
.webp?t=)
DOCTEUR FRANÇOIS COTTALORDA
Chirurgie exclusive du Genou
Chirurgie du Genou du sportif
.webp?t=)
DOCTEUR FABRICE ALONSO
Chirurgie exclusive du Genou
Chirurgie du Genou du sportif
.webp?t=)
DOCTEUR PIERRE-ETIENNE MOREAU
Chirurgie du Genou
Chirurgie de la Hanche
.webp?t=)
DOCTEUR BAPTISTE BENAZECH
Chirurgie du genou
Chirurgie du Pied et de la Cheville
Lésion du Ligament Croisé Antéro Latéral (LCAE ou LCA)
La réparation du ligament croisé antérieur du genou est l’une des interventions les plus pratiqués en chirurgie du sport.
L’augmentation de l’activité sportive des Français ces 30 dernières années, majore l’exposition aux traumatismes et notamment du genou.
La fréquence des lésions du LCA aux Etats-Unis est de 250 000 LCA par an.
En France, 75000 ruptures du LCA ont été opérées en 2015.
La fréquence des ruptures du LCA varie selon les pays de 70 à 85 ruptures du LCA pour 100 000 habitants.
De nombreuses techniques chirurgicales sont possibles pour réparer le ligament croisé antérieur.
Depuis une vingtaine d'années, du fait d'une meilleure connaissance sémiologique des laxités du genou, les chirurgiens orthopédistes ont amélioré leur technique de chirurgie ligamentaire.
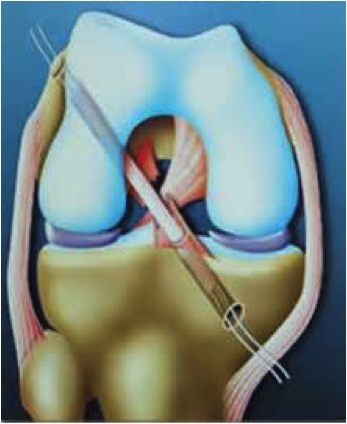
Les différentes techniques
Plusieurs greffes peuvent être utilisés :
1. Les tendons de la « patte d'oie » : DIDT ou DT4.
L’intervention utilise les tendons de deux muscles, le Droit Interne et le Demi Tendineux (DIDT), ou simplement le Demi Tendineux replié 4 fois (DT4) qui longent la face interne du genou.
Ces muscles sont accessoires, et le prélèvement de leurs tendons n’a pas de conséquence néfaste sur le fonctionnement ultérieur du genou.
2. Le tendon rotulien, intervention de Kenneth Jones : KJ
Dans l'opération de Kenneth Jones, le tiers du tendon rotulien est prélevé avec une petite barrette osseuse à chaque extrémité : il remplace le ligament croisé antérieur dans l’échancrure, et les barrettes permettent sa fixation solide.
Cette intervention donne d'excellents résultats sur la stabilité, mais a pour inconvénient la possibilité de séquelles douloureuses au niveau du tendon rotulien ou de la rotule qui peuvent persister longtemps.
3. Le fascia lata :
Le fascia lata est une aponévrose, sorte de cloison fibreuse située à la face externe de la cuisse.
Une bandelette peut en être prélevée pour remplacer le ligament croisé antérieur.
Cette intervention est connue sous le nom d'opération de Mac Intosh au fascia lata : la bandelette passe à l'intérieur du genou où elle remplace le ligament croisé antérieur, puis est tendue à la face externe du fémur au tibia pour s'opposer à l'instabilité en rotation. Les chirurgiens qui pratiquent cette intervention rapportent de bons résultats. Elle a l'inconvénient d'entraîner une longue cicatrice à la face externe de la cuisse et du genou.
4. Plastie extra articulaire de Lemaire :
A cette greffe tendineuse intra-articulaire peut être associée une plastie extra articulaire de Lemaire : il s’agit du prélèvement d’une bandelette de fascia lata qui est tendue obliquement du fémur au tibia à la face externe du genou et qui a pour but de mieux contrôler l’instabilité en rotation entraînée par la rupture du LCA.
En cas d'atteinte isolé d’un des ligaments latéraux, on parlera d'entorse bénigne mais en cas d'atteinte du ligament croisé antérieur on parlera d'entorse grave car, alors, la stabilité du genou est compromise.
Les indications thérapeutiques
Lorsque la décision de reconstruction du ligament croisé antérieure est prise, vous déciderez avec votre chirurgien de la technique la plus adaptée.
1. DIDT
Il s’agit de la technique la plus classique proposée à la clinique Saint Roch.
2. DT4.
Il s’agit d’une nouvelle technique dont les avantages sont les suivants :
- Mini – invasif
- Esthétique, avec une plus petite incision antérieure
- Un seul prélèvement
- Résistance mécanique supérieur (diamètre supérieur au DIDT)
- Préservation du stock osseux
3. DIDT ou DT4 + Lemaire
Nous associons une ligamentoplastie extraarticulaire dans les indications suivantes :
- Sportif professionnel
- Hyperlaxe
- Grande laxité
- Reprise de ligamentoplastie
Technique chirurgicale du DIDT
L’objectif de cette opération est de réaliser une reconstruction anatomique du LCA, en utilisant une autogreffe (tendon du patient) sous contrôle arthroscopique.
La greffe du LCA est une autogreffe au DIDT (droit interne et demi tendineux).
Les tendons droit interne et demi tendineux sont fins (3 à 4mm de diamètre) et long (environ 25 cm). Ils sont la terminaison de deux muscles ischio-jambiers se terminant sur la patte d’oie, ils sont palpables à la face interne de la jambe.
L’intervention chirurgicale se réalise totalement sous arthroscopie.
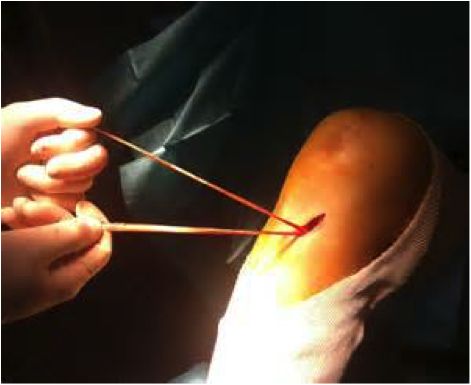
Le prélèvement du DIDT s’effectue par une courte incision de 2 cm environ à la face interne du tibia, prélèvement par un « stripper » du tendon droit-interne et demi-tendineux (en totalité).
Ces deux tendons sont fins mais très résistants. Ils sont pliés en deux pour obtenir une greffe de LCA de 4 faisceaux ou 4 brins dont le diamètre en moyenne est de 7 à 9 mm, la longueur moyenne est de 12cm.

L’arthroscopie est réalisée par deux petites incisions de 5 mm de part et d’autre de la rotule, elles permettent de passer la caméra et les instruments pour réaliser la ligamentoplastie.
Le premier temps opératoire est l’exploration du genou : étape indispensable de la chirurgie, elle permet de réaliser un bilan lésionnel complet des éléments nobles du genou (ménisques, cartilages, autres ligaments …)
On traite si nécessaire ces lésions périphériques puis on réalise la ligamentoplastie du LCA.
Les tunnels osseux sont percés dans le tibia et le fémur afin de placer la greffe (DIDT) à l’intérieur du genou, au niveau de l’ancien ligament. On utilise des viseurs spécifiques sous arthroscopie, avec mise en place de broches guides qui guideront la mèche pour réaliser le forage.
La greffe est passée de bas en haut dans les deux tunnels par un fil tracteur. Elle va prendre la place exacte de l’ancien ligament.
.png?t=bc97bac2_732c_4eca_b6b9_198c8f1cfe7e)
La fixation de la greffe est la dernière étape de l’opération et probablement la plus importante car elle permet de caler la greffe (fixation primaire) jusqu'à la cicatrisation et l’intégration biologique de celle ci à l’os (fixation secondaire biologique).
Il existe différents procédés : vis d’interférence, endobouton, agrafes ou broches.
L’objectif étant d’avoir une excellente tenue primaire, le chirurgien utilisera le matériel le mieux adapté à chaque genou.
Technique chirurgicale du DT4
L’objectif de cette opération est de réaliser une reconstruction anatomique du LCA, en utilisant une autogreffe (tendon du patient) sous contrôle arthroscopique.
Le principe du DT4 est d’utiliser un seul tendon ischio-jambier en greffe courte (économie de greffe).
Le tendon demi tendineux est l’un des deux tendons ischio-jambiers (DIDT). Il est fin (3 à 4 mm de diamètre) et long (environ 25 cm).
Il est la terminaison du muscle demi-tendineux qui se termine sur la patte d’oie.
Le prélèvement de la greffe est réalisé par une courte incision de 2 cm à la face interne du tibia ou lorsque cela est possible par une courte incision en arrière du genou, on prélève uniquement le tendon demi-tendineux sur toute sa longueur avec un stripper.
Il est plié en quatre pour obtenir une greffe de LCA de 4 faisceaux ou 4 brins dont le diamètre varie de 8 à 10 mm.
C’est une greffe courte de 50 mm de longueur de moyenne.
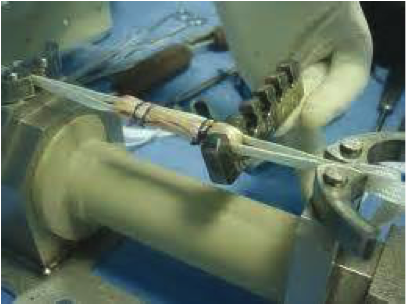
On utilise une table de traction pour réaliser une prétention de la greffe à 500 Newtons.
La consultation avec le chirurgien et le bilan préopératoire
La rencontre entre le Chirurgien et son patient est essentielle, elle a pour but de bien comprendre les plaintes et les demandes du patient mais aussi d’établir une véritable relation de confiance indispensable au bon déroulement de l’intervention et de ses suites.
Le chirurgien interroge son patient, l’examine, demande les examens complémentaires indispensables (IRM ou arthroscanner), et lui propose un traitement adapté en lui présentant les bénéfices attendus et les risques encourus.
L’indication opératoire tient compte de la balance bénéfices / risques et de tous les facteurs qui ont été cités plus haut et qui participent à poser cette indication.
Plusieurs consultations avec le chirurgien peuvent être nécessaires avant de prendre une décision. Il faudra que le patient expose très clairement les exigences qu’il formule et notamment le type de vie qu’il envisage après son intervention afin que son chirurgien lui explique s’il pourra avoir ce type d’activité et quand, c'est-à-dire quels bénéfices le patient est en droit d’attendre de son intervention.
Ceci est vrai essentiellement pour les activités professionnelles, sportives et les exigences de vie privée.
Le bilan systématique réalisé est le suivant :
- Consultation avec le chirurgien
- Bilan d’imagerie : IRM ou Arthroscanner
- Laximétrie
- Consultation d’anesthésie
Le programme anesthésique
La consultation pré opératoire avec l’équipe d’anesthésistes est systématique et obligatoire, dans le mois qui précède la chirurgie.
L’anesthésiste interroge le patient et l’examine. Il lui explique le type d’anesthésie qui sera choisie et les risques encourus.
Dans certains cas il faudra compléter le bilan pré opératoire par une consultation auprès d’un spécialiste (cardiologue, pneumologue, neurologue, …) ou modifier un traitement en cours (anticoagulants, antiagrégants plaquettaires ….) .
Il s’agit souvent d’une anesthésie générale associée à une anesthésie du membre opéré (bloc plexique) pour l’analgésie post opératoire.
5. L’état du genou avant l'accident
Les conséquences d’une rupture du LCA ne sont en effet pas les mêmes si le genou blessé était indemne jusqu’au jour de l’accident, ou s’il présentait déjà une arthrose ou avait été précédemment opéré, pour une méniscectomie par exemple. L’indication d’une éventuelle intervention doit tenir compte de cet état antérieur.
Les suites opératoires
Une immobilisation par attelle articulée est prescrite dans les suites de l’hospitalisation, pour une durée de 2 à 4 semaines.
Si un ménisque a été suturé au cours de l'intervention, l'immobilisation est indispensable.
La reprise de la marche avec appui est habituellement précoce, dès le lendemain de l'opération, avec souvent utilisation de 2 cannes pendant 2 à 4 semaines.
Cette chirurgie se pratique le plus souvent en ambulatoire, on peut être amené à vous hospitaliser 48heures.
La rééducation débute rapidement après l'opération, dès l’après midi de la chirurgie.
Elle peut se faire dans un centre spécialisé de rééducation (pendant 2 à 4 semaines) ou avec son kinésithérapeute près de son domicile.
Le protocole de rééducation est toujours fourni par le chirurgien pour guider cette rééducation en tenant compte de la technique opératoire utilisée.
La durée de cette rééducation est de l'ordre de deux à trois mois.
Dans certains cas, en particulier chez les sportifs de compétition, le renforcement musculaire, l’athlétisation et la reprise progressive de l’entrainement vont allonger cette période de rééducation.
La reprise d'activités physiques n'entraînant pas des mouvements de torsion au niveau du genou est possible assez rapidement : c'est en particulier le cas de la bicyclette et de la natation qui participent à la rééducation dès les premières semaines.
Le footing peut être repris vers le 3ème mois.
En revanche les autres sports appui contact qui exposent le genou aux torsions doivent être différées au 6ème ou 9ème mois selon les cas.
Les consultations de contrôles sont prévues :
- A 6 semaines avec le médecin du sport (Dr Hirt et Dr Sableyrolles).
- A 3 mois avec le chirurgien.
- A 4 ou 5 mois avec le médecin du sport pour pratiquer le bilan isocinétique et pour la reprise des activités sportives.
Complications
Malgré les progrès actuels de la chirurgie du genou, le risque de complications existe. Le risque zéro en chirurgie n’existe pas et toutes les complications générales peuvent survenir. Mais le caractère jeune des patients concernés, les techniques arthroscopiques qui réduisent les cicatrices et la diminution de la phase d’immobilisation ont permis de bien diminuer la fréquence et la gravité de ces complications.
L'énumération - obligatoirement incomplète - et la description de ces complications ne doit pas faire oublier leur rareté et leur bénignité habituelle dans ce type de chirurgie.
1. Les complications pendant l'opération : Elles sont exceptionnelles : c'est le cas d'une blessure d'une artère importante du membre inférieur (artère poplitée), ou d'un nerf (en particulier le nerf sciatique poplité externe).
2. Les complications à la suite de l'intervention :
La douleur : Les douleurs, post opératoires restent habituellement tout à fait tolérables. L'amélioration des techniques chirurgicales (utilisation de l'arthroscopie, peu ou pas d'immobilisation post-opératoire, reprise précoce de la marche avec appui ...) a rendu en effet cette intervention peu agressive.
Les hématomes : Toute intervention peut entraîner un saignement, que favorise aussi un traitement anticoagulant souvent prescrit pour réduire le risque de phlébite. Cet hématome se constitue le plus souvent dans le genou (hémarthrose). Il est responsable de douleurs, gonflement, difficultés à la flexion du genou et parfois aussi de la fièvre. Une nouvelle intervention pour évacuer les caillots peut alors devenir nécessaire.
L'infection : L'infection constitue le risque de toute opération. La surveillance au cours des premières semaines qui suivent l'intervention permet de la dépister devant la survenue de douleurs, de fièvre, d'un gonflement du genou, d'un écoulement au niveau de la cicatrice. Il faut alors refaire une arthroscopie de ce genou pour rechercher le germe responsable et réaliser un lavage chirurgical, puis mettre en place un traitement antibiotique adapté. C'est à ce prix que l'on obtient habituellement la guérison de cette infection.
La phlébite : c'est la formation d'un caillot dans une veine, qui peut parfois se produire en dépit d'un traitement anticoagulant préventif. Cette complication entraîne elle-même un risque de survenue d'une complication qui peut être grave : l'embolie pulmonaire.
L'algodystrophie se caractérise par la survenue d'une inflammation importante de tout le membre inférieur, à l'origine d'une raideur précoce, de douleurs et d'oedème. C'est une complication imprévisible d'autant que les causes de cette complication sont inconnues. On a seulement observé qu'elle survenait plus souvent chez des personnes inquiètes. Un traitement médical adapté est nécessaire, associé à une rééducation extrêmement prudente pour ne pas aggraver les réactions inflammatoires du genou. L'évolution vers la guérison est souvent longue (plusieurs mois )
La raideur: C'est un risque pour toute intervention sur le genou. Elle se traduit par une limitation de la flexion ou/et de l'extension du genou. Elle est le plus souvent due à des adhérences qui se forment à l'intérieur de l'articulation. Elle peut nécessiter une éventuelle mobilisation sous anesthésie ou plus tard une " arthrolyse " (libération des adhérences, intervention qui peut être effectuée sous arthroscopie).
Le "syndrome du cyclope", qui entraîne une limitation de l'extension du genou, est une complication très particulière de cette chirurgie ligamentaire.
Les complications cutanées : La cicatrice peut rester douloureuse, peut s'accompagner de zones d'anesthésie ou au contraire de zones douloureuses (névrome).
Les douleurs sur la zone du prélèvement son rares et le plus souvent transitoires. Elles intéressent la face antérieure du genou, la rotule et le tendon rotulien après KJ et la face interne de la cuisse après DI DT.
Les lésions tardives, méniscales et cartilagineuses (arthrose) longtemps après ce type d’intervention sont plus à mettre sur le compte de l’accident initial et de l’instabilité. Ce ne sont pas des complications tardives de cette chirurgie qui est là au contraire pour les diminuer.
Résultats
Grâce aux progrès réalisés ces dernières années dans le traitement chirurgical de la rupture du ligament croisé antérieur, on est en droit d'espérer un excellent résultat dans 90% des cas, avec un genou bien stable, mobile et souple permettant la reprise de tous les sports.
Malheureusement un tel résultat ne peut être garanti à l'avance à 100% et le risque de résultat incomplet reste possible. Un résultat insuffisant peut avoir plusieurs raisons :
- réapparition d’une laxité par détente progressive du transplant ou rupture secondaire lors d’une nouvelle entorse
- survenue ultérieure d'arthrose : ce risque existe surtout lorsqu'il existait avant l'intervention une instabilité importante, évoluant depuis longtemps, avec des lésions associées en particulier méniscales ou cartilagineuses,
- survenue de complications qui peuvent venir limiter le résultat obtenu.
Cette longue énumération des risques ou des insuffisances de la chirurgie ne doit pas faire oublier que la réparation chirurgicale du ligament croisé antérieur est une intervention aux suites habituellement remarquablement simples et qui atteint dans la grande majorité des cas son but : récupérer un genou bien stable permettant la reprise de toutes les activité sportives.
Chicken-Ed 2012-2023 tous droits réservés
